Introducción
La cirugía de la hernia inguinal es una de las intervenciones quirúrgicas más frecuentes realizadas a nivel mundial, estimándose unas 20 millones de reparación de hernias inguinales anuales en todo el mundo[1]. La incidencia de esta patología a lo largo de la vida es del 27 % en los hombres y un 3 % en las mujeres[2].
Según la Asociación Internacional de Cirugía Ambulatoria (IAAS), la cirugía ambulatoria engloba cualquier intervención o procedimiento, excluyendo una intervención de cirugía menor ambulatoria o en consulta, en la que el paciente es admitido y dado de alta el mismo día, sin pernocta en el hospital[3].
Siguiendo las cifras publicadas por el Ministerio de Sanidad en 2021, hasta el 47.6% de las intervenciones realizadas en España se realiza en régimen de cirugía mayor ambulatoria (CMA)[4].
Para mejorar la calidad y aumentar el número de procedimientos realizados en el día a día en CMA debemos basarnos en un modelo asistencial transversal e integrado por todos los profesionales implicados, desde especialistas en atención primaria, anestesiología, cirugía y enfermería. La atención primaria es el principio y el final de todo el proceso de la CMA, por lo que es fundamental la participación de activa en este programada[5].
HERNIA INGUINAL EN CMA
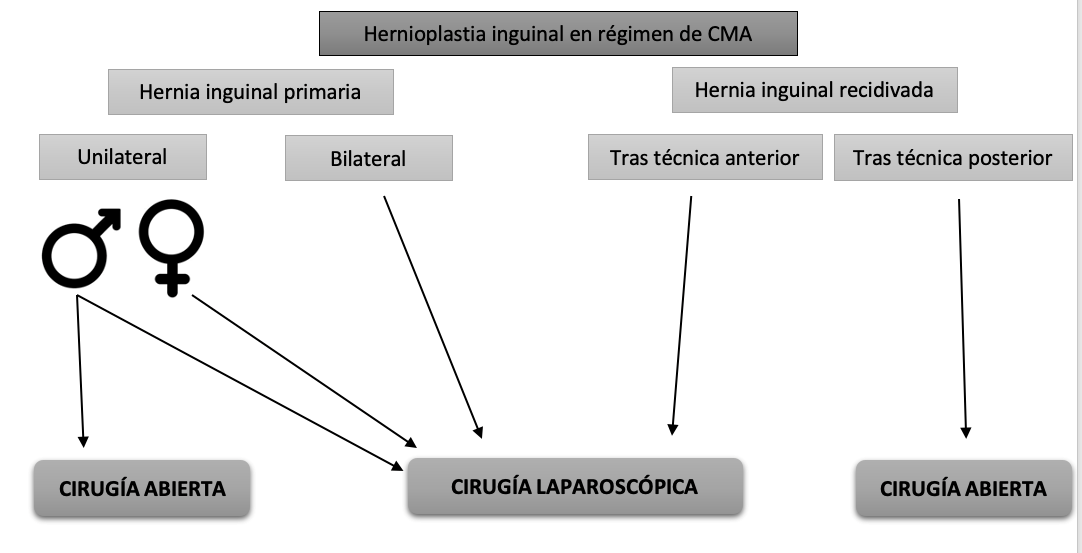
La hernioplastia inguinal es el procedimiento más común en régimen de CMA dentro del servicio de cirugía general[3]. En nuestro medio, hasta más del 90 % de las hernias inguinales intervienen en régimen de ambulatorio. Su tratamiento puede realizarse por cirugía con abordaje abierto, por vía anterior o posterior, y por cirugia laparoscópicas.
Actualmente que no existe una única técnica estándar para todas las hernias inguinales. Basándonos en la Guía Internacional para el manejo de la hernia inguinal de la European Society Hernia (EHS)[6], se recomienda el uso de malla quirúrgica como primera opción, ya sea mediante cirugía abierta (siguiendo el abordaje descrito Lichtenstein) o mediante técnica laparoscópica de reparación.
El abordaje laparoscópico de la hernia inguinal en el contexto de CMA se encuentra en desarrollo. Como cualquier procedimiento realizado en régimen de ambulatorización, la técnica ideal sería un procedimiento fácilmente reproductible, de duración reducida, y con escasa tasa de recidiva y mínima morbilidad, que permita un postoperatorio con pocas complicaciones y poder dar de alta al paciente en las próximas 4-6 horas.
Los pacientes intervenidos por laparoscopia presentan menor incidencia de dolor postoperatorio agudo y crónico, menor tasa de complicaciones perioperatorias y posoperatorias (recurrencia, menor tasa de infección del sitio quirúrgico, hipoestesia, hematoma, seroma...) y menor tiempo de recuperación con reincorporación temprana en el ámbito socio-laboral comparándolo con las técnicas abiertas tradicionales[2],[7].
Además, el acceso laparoscópico es que ofrece mejor visión de la pared posterior del conducto inguinal pudiéndose detectar en el momento de la cirugía la coexistencia de distintas hernias y llevar a cabo la reparación en el mismo tiempo quirúrgico.
El abordaje laparoscópico al ser una técnica que requiere anestesia general, necesitar un equipo quirúrgico cualificado en cirugía laparoscopia y presentar mayor coste en material de quirófano son algunos de los factores decisivos para la implementación de esta técnica.
Para la implantación de este abordaje en cirugía ambulatoria es necesario una formación y aprendizaje, no solo desde el punto de vista quirúrgico, sino también en la selección de pacientes desde el punto de vista anestésico y cuidados de enfermería.
A continuación, se explica algunos de los factores fundamentales a la hora de programar una cirugía ambulatoria como son criterios para una correcta selección de pacientes, técnica quirúrgica, prótesis y fijación.
Criterios para la selección de paciente
A la hora de seleccionar a pacientes candidatos de un procedimiento en régimen ambulatorio hay que tener en cuenta los factores quirúrgicos, medico-anestésico y sociales[7].
Desde el punto de vista quirúrgico es necesario una correcta identificación de la patología del paciente, estado recomendada realizar hernias denominadas L1-2-3 o M1-2 según la clasificación de la EHS[6]. Además, se recomienda evitar a pacientes con cirugías o procedimientos terapéuticos como radioterapia en región infraumbilical ya que aumentan la tasa de fracaso del procedimiento.
Valorando los aspectos médicos-anestésico, siguiendo los criterios de la clasificación de la American Society of Anesthesiologisth Physical Status se deberán seleccionar pacientes ASA I, II y III bien compensados médicamente, valorando individualmente en este último grado la estabilidad en los últimos 3-6 meses. En lo que se refiere a los pacientes obesos se incluirán aquellos con un Índice de Masa Corporal (IMC) igual o inferior a 35[7].
Las condiciones del entorno socio-familiar del paciente es un aspecto de gran relevancia, pues este es dado de alta a las pocas horas de la intervención quirúrgica quedando bajo los cuidados de la familia. En este aspecto, no debemos olvidar la importancia del conocimiento que tiene el médico de Atención Primaria acerca de las condiciones socio-sanitarias del paciente.
Tabla 1.
Clasificación EHS de la hernia inguinal
Criterios para la selección de técnica quirúrgica y anestésica
Actualmente las técnicas de cirugía laparoscopia en la patología herniaria son el abordaje transabdominal preperitoneal (TAPP) y el abordaje totalmente extraperitoneal (TEP)[8],[9].
El TAPP al entrar en cavidad peritoneal proporciona una visión a la que estamos más familiarizado y permite diagnosticar hernias ocultas contralaterales.
El TEP entra al espacio preperitoneal, se utiliza el espacio virtual entre el peritoneo y pared abdominal, sin entrar en el abdomen. Debido al ser es una técnica totalmente extraperitoneal, se reduce la tasa de complicaciones intraoperatorias y postoperatorias.
Tabla 2.
American Society of Anesthesiologisth Physical Status
Existen diferentes estudios comparando ambas técnicas donde se observan similares resultados desde el punto de vista de dolor postoperatorio, recidiva y reincorporación sociolaboral.
En el figura 1 y tabla 3 se observan algunos de los factores a valorar, siguiendo nuestra experiencia, para decidir la técnica quirúrgica realizar.
Tabla 3.
Indicaciones TAPP vs TEP
Además de la anestesia general para la realización del procedimiento laparoscópico recomendamos infiltrar las incisiones de los trocares con anestésicos locales de duración prolongada (por ejemplo, ropivacaína o bupivacaína) ya que favorece la analgesia postoperatoria y la ambulatorización.
Otro aspecto recomendable es la elaboración de protocolos para control del dolor y prevención de las náuseas y vómitos postoperatorios. Se recomienda administrar analgésicos y antiemético de forma intensiva durante el procedimiento y las primeras horas tras la cirugía ya que favorecerá una recuperación del paciente y nos permitirá dar el alta en las primeras horas postoperatorias.
Criterios para la selección de la malla
Se recomienda el uso de mallas de baja densidad y poro ancho. La baja densidad permite disminuir la cantidad de material implantado ya que ha demostrado reducir el dolor postoperatorio y sensación de cuerpo extraño sin que se relacione con mayor tasa de recidiva. El tamaño ancho del poro favorece la integración de la malla en el espacio preperitoneal y minimiza la rigidez de la prótesis favoreciendo la adaptación a la región inguinal y movimientos fisiológicos.
El uso de mallas 3D favorece la ambulatorización ya que disminuye el tiempo quirúrgico al facilitar la colocación de la misma. Se tratan de mallas con forma anatómica preformada y tridimensional que permite una colocación más fácil que en una malla plana convencional, aumentando la velocidad y la simplicidad de la colocación de la misma.
Criterios para la selección de la fijación
El desarrollo de material de fijación ha sido un factor fundamental que ha favorecido la integración de la cirugía laparoscópica en programas de CMA. Existen varios métodos de fijación como son tackers, grapas, mallas autofijadoras, sellantes de fibrinas, pegamentos y suturas[9].
Actualmente no existe un consenso sobre cuando es necesario realizar una fijación ni cuál es el método de elección, con lo cual depende de la preferencia y experiencia del cirujano. Siguiendo las recomendaciones de la EHS, se recomienda realizar la fijación de la malla en pacientes con hernias M3 con el objetivo de reducir la migración de la malla y riesgo de recidiva[6],[10].
CONCLUSIONES
La hernioplastia laparoscópica inguinal en régimen de cirugía ambulatoria es una alternativa segura, eficaz y con resultados optimizados con respecto a la cirugía abierta.
La clave del éxito de la cirugía ambulatoria es trabajo multidisciplinar y en equipo. Es fundamental la creación circuitos asistenciales bien diseñados con el objetivo de mejorar la eficiencia, calidad y la seguridad.
Todos integrantes de la unidad de CMA deben ser partícipes en la selección de pacientes ya que es fundamental analizar los factores quirúrgicos, médicos y sociales.